حساسیت به ایمپلنت تیتانیومی و راهکارهای جایگزین
در این نوشته می خوانید:
- 1 چرا از تیتانیوم برای ایمپلنت استفاده می شود؟
- 2 ایمپلنت های تیتانیومی چقدر دوام می آورند؟
- 3 حساسیت به ایمپلنت های تیتانیومی
- 4 حساسیت یا آلرژی چیست؟
- 5 خواص مکانیکی و شیمیایی تیتانیوم
- 6 حساسیت به فلز
- 7 آزمایشات آلرژی به تیتانیوم
- 8 علائم شایع آلرژی به ایمپلنت تیتانیومی
- 9 چه کسی بیشتر در معرض خطر است؟
- 10 مدیریت واکنش های حساسیت به فلز
- 11 آیا در صورت داشتن حساسیت به فلز می توان ایمپلنت دندانی دریافت کرد؟
- 12 گزینه های درمان جایگزین
- 13 نگران هستید که ممکن است به تیتانیوم حساسیت داشته باشید؟
- 14 امروز یک قرار ملاقات بگذارید!
- 15 نتیجه گیری
درمان ایمپلنت در حال حاضر نویدبخش نتایج بلند مدت خوبی بدون تأثیر بر سلامت است؛ با این حال، موفقیت آن به عوامل زیادی بستگی دارد. در چند دهه گذشته، تیتانیوم ماده منتخب برای قرار دادن ایمپلنت های دندانی بوده است. دلیل انتخاب تیتانیوم این است که تنها فلزی است که از طریق فرآیندی به نام اسئواینتگریشن به طور طبیعی با استخوان فک ترکیب می شود و جوش می خورد. علاوه بر این، ایمپلنت های تیتانیومیی دارای میزان موفقیت بسیار بالایی هستند و دهه ها تحقیق از آنها پشتیبانی می کنند.
چرا از تیتانیوم برای ایمپلنت استفاده می شود؟
تیتانیوم فلزی غیر حساسیت زا است که دندانپزشکان می توانند از آن به عنوان ایمپلنت استفاده کنند و این امر آن را به استاندارد طلایی مواد برای ایمپلنت تبدیل می کند. این فلز در برابر خوردگی بسیار مقاوم است و در عین حال برای کاشت در مناطقی مانند استخوان فک زیست سازگار است.
به دلیل ماهیت این فلز، سلول های موجود در استخوان فک می توانند به راحتی در اطراف آن رشد کنند تا یک پایه محکم ایجاد کنند. در این فرآیند که به آن ادغام استخوانی می گویند، استخوان زنده به پایه تیتانیومی متصل می شود و در اطراف آن بهبود می یابد. از آنجا که بدن ایمپلنت تیتانیومی را به عنوان یک جسم خارجی تشخیص نمی دهد، می تواند به راحتی با بافت های موجود ادغام شود.
ایمپلنت های تیتانیومی چقدر دوام می آورند؟
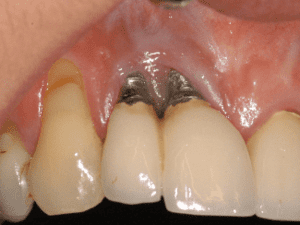
ایمپلنت های تیتانیومی چقدر دوام می آورند؟
در مقایسه با دندان مصنوعی، ایمپلنت ها میتوانند با مراقبت مناسب تا 20 سال یا بیشتر دوام بیاورند. برای مقایسه دقیق تر، راهنمای ما در مورد ایمپلنت های دندانی در مقابل دندان مصنوعی را بررسی کنید تا به شما در انتخاب بهترین گزینه برای نیازهایتان کمک کند. ایمپلنت های دندانی تیتانیومی به دلیل دوامشان شناخته شده اند. طبق گزارش کتابخانه ملی پزشکی، یک مطالعه بالینی نشان می دهد که این ایمپلنت ها حتی پس از 10 سال، میزان موفقیت طولانی مدت بالایی، بیش از 95%، دارند. ایمپلنت ها همچنین گزینه بسیار خوبی برای سالمندان هستند، زیرا به نگهداری کمتری نیاز دارند، مانند دندان های طبیعی به نظر می رسند و به تحریک رشد استخوان کمک می کنند و از تحلیل استخوان جلوگیری می کنند.
حساسیت به ایمپلنت های تیتانیومی
در حالی که ایمپلنت های تیتانیومی می توانند راه حلی بسیار مؤثر برای اکثر بیماران باشند، درصد کمی از افراد وجود دارند که به فلز حساسیت دارند به حدی که بدن آنها ایمپلنت را رد می کند. آلرژی به ایمپلنت تیتانیومی یک بیماری است که معمولاً نادیده گرفته می شود و می تواند علائم دهانی و سیستمیک را پس از جراحی ایمپلنت دندانی ایجاد کند. اگر دچار خستگی مداوم، ناراحتی دهانی، مشکلات سینوسی یا واکنش های پوستی مانند بثورات یا خارش هستید، ممکن است بدن شما به حساسیت یا سمیت تیتانیوم واکنش نشان دهد. در حالی که تیتانیوم ماده سنتی مورد انتخاب در دندانپزشکی ایمپلنت بوده است، اما برای همه، بویژه افراد مبتلا به بیماری های خود ایمنی، حساسیت به فلز یا سیستم ایمنی ضعیف، زیست سازگار نیست.
ما اغلب با بیمارانی روبرو می شویم که تحت عمل کاشت ایمپلنت فلزی سنتی در جای دیگری قرار گرفته اند، اما متوجه شده اند که بدن آنها به طور نامحسوس این ماده را پس می زند. شناسایی علائم آلرژی به تیتانیوم برای رفع علت اصلی و رفتن به سراغ یک جایگزین ایمن تر و از نظر بیولوژیکی هماهنگ تر – مانند ایمپلنت های زیرکونیا – ضروری است.
در این مقاله، ما بر شایع ترین عوامل خطر مرتبط با ایمپلنت های دندانی فلزی تمرکز می کنیم. حساسیت بیش از حد به تیتانیوم می تواند منجر به بروز علائم رد ایمپلنت دندانی شود. خوردگی و تشکیل بیو فیلم از جمله موقعیت های دیگری هستند که این علائم ممکن است در آنها رخ دهند. برای اهداف پزشکی، تعریف و بحث در مورد ویژگی های فلزات مورد استفاده در ابزارهای کاشتنی و اطمینان از زیست سازگاری آنها مهم است. برای جلوگیری از واکنش های حساسیت بیش از حد به ایمپلنت های دندانی فلزی، باید اصول احتیاطی برای پیشگیری اولیه برقرار شوند.
حساسیت یا آلرژی چیست؟
آلرژی عبارت است از واکنش بیش از حد سیستم ایمنی بدن به یک ماده خارجی، که می تواند باعث ایجاد طیف وسیعی از مشکلات شود، از جمله موارد جزئی، مانند بثورات، تا یک اتفاق تهدید کننده زندگی، مانند از کار افتادن سیستم اندام های بدن. آلرژی به فلز چندان غیر معمول نیست و تقریباً ۳ درصد از مردان و ۱۷ درصد از زنان به نیکل حساسیت دارند. در حالی که اکثر آلرژی های فلزی در نتیجه تماس خارجی، مثلاً از یک قطعه جواهر، رخ می دهند، واکنش های جدی تر ممکن است زمانی رخ دهند که این فلز به عنوان یک قطعه جایگزین داخل بدن استفاده شود.
تعدادی فلزات مختلف وجود دارند که ممکن است در فرایندهای دندانپزشکی کاربرد داشته باشند که معمولاً برای پر کردن دندان ها مورد استفاده قرار می گیرند مانند نقره، طلا، قلع، مس و جیوه. گرچه اکثر بیماران هیچ مشکلی با این مواد ندارند، مواردی وجود دارند که نشان می دهند بثورات و یا التهاب رخ داده است. حتی نادرتر از این موارد، حساسیت بیماران به تیتانیوم است. برای کسب اطلاعات بیشتر در مورد آلرژی به تیتانیوم، اقداماتی که می توانید برای تعیین اینکه آیا به تیتانیوم حساسیت دارید و گزینه های درمانی جایگزین برای ایمپلنت های دندانی سنتی تیتانیومی، لطفاً ادامه مطلب را بخوانید.
خواص مکانیکی و شیمیایی تیتانیوم
خواص مکانیکی و شیمیایی تیتانیوم
تیتانیوم به عنوان یک ماده زیستی عالی و بهترین انتخاب برای ساخت ایمپلنت های دائمی غیر قابل تجزیه زیستی در نظر گرفته می شود. مشخصه ویژه تیتانیوم خواص مکانیکی مناسبی مانند نسبت بالای استحکام به وزن، چکش خواری و چگالی کم است. تیتانیوم معمولاً دچار خوردگی نمی شود زیرا به سرعت غیر فعال می شود. غیر فعال سازی شامل ایجاد یک لایه بیرونی از مواد محافظ است که بخش عمده ای از فلز را از محیط محافظت می کند. تیتانیوم بلافاصله پس از قرار گرفتن در معرض هوا اکسید می شود و یک لایه نازک دی اکسید تیتانیوم (TiO2) تشکیل می دهد که در صورت آسیب دیدن، به سرعت ترمیم می شود، مشروط بر اینکه اکسیژن کافی در محیط اطراف وجود داشته باشد (اثر خود ترمیمی).
تیتانیوم غیر سمی است و به ندرت توسط بدن پس زده می شود. این ماده توانایی ذاتی برای ادغام استخوانی دارد و استفاده از آن را به عنوان ماده ای برای ایمپلنت دندان امکان پذیر می کند که می تواند برای چندین سال در محل خود باقی بماند. با این حال، یافته های موجود در مقالات نشان می دهند که تیتانیوم می تواند واکنش های حساسیت بالینی مرتبط و همچنین سایر اختلالات ایمنی را القا کند.
خوردگی
خوردگی به عنوان از دست دادن خود به خودی و پیشرونده ماده تعریف می شود و توسط محیط اطراف ایجاد می شود. تیتانیوم خالص در محیط های کنترل شده و در غیاب بار، نسبت به خوردگی مقاوم است. با این حال، در شرایط دهانی و در ترکیب با بارهای چرخه ای، تیتانیوم می تواند دچار خوردگی شود و در نتیجه بر پایداری مکانیکی ایمپلنت تأثیر بگذارد. علاوه بر این، بقایای فلزی تولید شده پس از کاشت ممکن است باعث افزایش پاسخ التهابی یا ایجاد واکنش حساسیت شوند. انواع مختلف خوردگی مرتبط با ایمپلنت های فلزی وجود دارند، مانند خوردگی گالوانیک، سایشی، حفره ای و شکافی.
خوردگی گالوانیک اغلب زمانی رخ می دهد که دو ابزار فلزی مختلف از طریق یک مسیر آبی (مثلاً بزاق) به هم متصل شوند و می تواند تا حد زیادی بر پایداری مکانیکی و نتیجه نهایی ایمپلنت های دندانی تأثیر بگذارد. واحد اساسی الکتروشیمی، سلول الکتروشیمیایی است که از یک آند (پیچ تیتانیومی)، یک کاتد (پرکننده فلزی) و یک الکترولیت (بزاق) تشکیل شده است. الکترودهای متصل در یک مدار، اختلاف پتانسیل خود را برابر می کنند. در نتیجه، الکترون ها هم تولید و هم مصرف می شوند. جریان تولید شده توسط جریان یون برای اندازه گیری میزان خوردگی یک فلز استفاده می شود و مستقیماً با ماده از دست رفته مرتبط است. محصولات حاصل خوردگی ممکن است اثرات سیتوتوکسیک یا حتی نئوپلاستیک بر روی بافت اطراف ایمپلنت داشته باشند.
خوردگی سایشی به دلیل اختلال در لایه محافظ روی پیچ های تیتانیومی ایجاد می شود. خوردگی حفره ای ناشی از تجزیه خود به خودی فیلم غیر فعال کننده در یک ناحیه صاف یا بیش از حد در معرض محیط است. خوردگی شیاری با سطوح ناهموار مرتبط است.
خوردگی ایمپلنت های فلزی ممکن است پایداری مکانیکی ابزار و همچنین یکپارچگی بافت اطراف را به خطر بیندازد. علاوه بر این، ثابت شده است که آثار فلزی ناشی از ایمپلنت ها، هموستاز را مختل می کنند (مثلاً، سنتز DNA، معدنی سازی و بیان mRNA آلکالین فسفاتاز). آنها در کبد، ریه ها، غدد لنفاوی و جریان خون یافت شده اند. پیامدهای الکتریکی خوردگی بر بافت اطراف هنوز مشخص نیستند. با این حال، نشان داده شده است که جریان های الکتریکی تولید شده در طول رویدادهای خوردگی توسط بارهای چرخه ای (یعنی جویدن؛ گاز گرفتن) تقویت می شوند. پیشنهاد می شود که بافت های اطراف به طور مزمن در معرض سیگنال های الکتریکی غیر طبیعی قرار می گیرند.
بیو فیلم
بیو فیلم ها جامعه ای پیچیده از میکروارگانیسم های متصل به سطوح هستند. بیو فیلم ها ممکن است روی سطوح زنده و غیر زنده تشکیل شوند و می توانند در محیط های طبیعی (سیستم ریشه گیاه)، صنعتی (سیستم گرمایش آب) و بیمارستانی (کاتترها؛ ایمپلنت ها) شایع باشند. به طور گسترده شناخته شده است که اکثر باکتری ها در ارتباط با سطوح همزیستی دارند. به عبارت دیگر، آنها معمولاً به صورت شناور آزاد زندگی نمی کنند، بلکه تمایل دارند به یکدیگر بچسبند و به یک سطح خاص بچسبند. آنها یک لجن (مواد پلیمری خارج سلولی EPS) متشکل از اسیدهای نوکلئیک، پروتئین ها و پلی ساکاریدها تولید می کنند. EPS چسبندگی را تسهیل می کند و به عنوان یک ماده مغذی برای میکروب های در حال تقسیم عمل می کند. همچنین از طریق سیگنال های بیوشیمیایی و همچنین وسیله ای برای تبادل مواد ژنتیکی، ارتباط بین میکروارگانیسم ها را فراهم می کند. بیو فیلم ها می توانند از یک گونه یا گونه های مختلط تشکیل شوند. باکتری ها همیشه از بسیاری جهات با هم تعامل و همکاری دارند. سلول های میکروبی که در یک بیو فیلم رشد می کنند با باکتری های پلانکتونی پایه متفاوت هستند. توسعه ساختاری و ژنتیکی آنها منجر به افزایش مقاومت در برابر مواد ضد عفونی کننده می شود. در برخی موارد، آنها در برابر آنتی بیوتیک ها نیز مقاوم هستند. علاوه بر این، مرحله نهایی تشکیل بیو فیلم پراکندگی است. ساختار بدون تغییر باقی می ماند، اما کلونی های میکروبی از بیو فیلم اصلی جدا می شوند، به اطراف پخش می شوند و در سطوح دیگر ساکن می شوند. بنابراین، بیو فیلم ها می توانند مشکلات جدی سلامتی و عوارض شدید ایجاد کنند.
یک نمونه از بیو فیلم دهانی، پلاک دندانی است که از گونه های باکتریایی و قارچی تشکیل شده است. این باکتری درون پلیمرهای بزاق به دندان ها متصل شده و باید با تمیز کردن منظم دندان ها برداشته شود. در صورت عدم رعایت بهداشت دهان و دندان، هم دندان ها (یا ایمپلنت دندان) و هم بافت اطراف آن (لثه، پریودنشیوم و استخوان آلوئولار) در معرض غلظت بالایی از محصولات میکروبی قرار می گیرند که می تواند باعث پوسیدگی، التهاب لثه، پریودنتیت یا پری ایمپلنتایتیس شود. شرایط ذکر شده لزوماً با گونه های میکروبی یکسانی مرتبط نیستند. با این حال، همه پاتوژن های بالقوه دهانی ممکن است جمعیتی چسبناک تشکیل دهند و در پلاک دندانی رشد کنند و متعاقباً باعث بیماری های بافت های دهان شوند.
یکی از بزرگترین دستاوردهای پزشکی مدرن، پیشرفت در درمان بیماری های عفونی بوده است. در حال حاضر، اکثر عفونت های حاد را می توان به طور مؤثر با آنتی بیوتیک ها درمان کرد. با این حال، بیو فیلم ها از این قاعده مستثنی هستند. حتی پس از درمان موفق با آنتی بیوتیک، علائم می توانند خیلی سریع عود کنند.
ایمپلنت ها به عنوان سطوح بالقوه برای تشکیل بیو فیلم ها عمل می کنند. برداشتن ابزارهای کاشته شده از طریق جراحی بهترین درمان برای عفونت های مرتبط با بیو فیلم است، اما عموماً این روش، راه حل بهینه ای محسوب نمی شود. برای جلوگیری از تشکیل بیو فیلم، رعایت دقیق تمام قوانین جراحی آسپتیک مهم است. روش دیگر برای کاهش خطر چسبندگی باکتریایی، توسعه مواد جدید یا بهبود سطح ابزارهای پزشکی کاشته شده است تا عوامل بیماری زای بالقوه بیو فیلم را جذب نکنند. پوشش های چند منظوره روی سطح زیرکونیا، سطح تیتانیوم نانو ساختار و آزاد سازی کنترل شده آنتی بیوتیک ممکن است نقش مهمی در دستیابی به این هدف داشته باشند.
حساسیت به فلز

حساسیت به فلز
آلرژی به عنوان یک واکنش حساسیت بیش از حد تعریف می شود. این یک اختلال سیستم ایمنی است، واکنش بیش از حد به چیزی که معمولاً بی ضرر است، اما در هر کسی که به ماده مورد نظر حساس است، واکنش ایجاد می کند. آلرژن های فلزی بالقوه در زندگی روزمره بسیار رایج هستند. منابع نشان می دهند که تیتانیوم می تواند در برخی از بیمارانی که به طور مزمن در معرض این فلز واکنش پذیر قرار دارند، حساسیت بالینی مرتبطی ایجاد کند. منابع آشکاری مانند ساعت، جواهرات و سکه وجود دارند. با این حال، محصولات آرایشی ممکن است حاوی مواد حساسیت زا باشند. اکثر بیماران مبتلا به آلرژی تیتانیوم از قرار گرفتن در معرض آن بی اطلاع هستند. به عنوان مثال، کرم های ضد آفتاب حاوی TiO2 در نواحی وسیعی از پوست برای جلوگیری از پیری زودرس و سرطان پوست استفاده می شوند.
اگر آلرژن بلعیده شود، احتمالاً فرد از علائم گوارشی رنج می برد. ذرات قابل استنشاق بر چشم ها، بینی و ریه ها تأثیر می گذارند. حساسیت به فلز می تواند به صورت طیف وسیعی از واکنش های نامطلوب، از جمله التهاب مزمن و درد، بروز یابد. علائم شایع حساسیت بیش از حد به فلز شامل خستگی مزمن، افسردگی یا فیبرومیالژیا (درد بدون علت شناخته شده) هستند. شایع ترین تظاهر در فرد بیماری که به فلز حساسیت دارد، واکنش لیکنوئیدی است که با ضایعات لیکنوئیدی دهانی مشخص می شود. این علائم معمولاً در بیمارانی که ایمپلنت های فلزی دارند و به طور مزمن در معرض آلرژن های فلزی قرار دارند، رخ می دهند. با این حال، ایمپلنت های فلزی بدون هیچ گونه شواهدی از واکنش حساسیت بیش از حد قبلی، می توانند رد شوند.
حساسیت بیش از حد، دنباله ای از واکنش های نامطلوب توسط سیستم ایمنی بدن است. نوع و نحوه ایجاد آنها ممکن است متفاوت باشد. آنها به طور کلی به چهار گروه (I-IV) طبقه بندی می شوند. حساسیت بیش از حد به فلز معمولاً یک حساسیت بیش از حد نوع IV است که به عنوان واکنش حساسیت بیش از حد تأخیری شناخته می شود، زیرا ایجاد واکنش 48 تا 72 ساعت طول می کشد. اولین تماس با یک آنتی ژن فلزی باعث مصرف آنتی ژن (توسط سلول های دندریتیک لانگرهانس) و ارائه آنتی ژن به لنفوسیت های TH می شود. لنفوسیت های TH منشأ خود را در تیموس دارند و به تولید سیتوکین هایی هدایت می شوند که مسیرهای پاسخ ایمنی را تنظیم می کنند. اگر بیمار دوباره در معرض آنتی ژن فلزی قرار گیرد، لنفوسیت های TH ماکروفاژها را فعال می کنند. از این رو، التهاب برای مقابله با تهدید درک شده القاء می شود. پاسخ ایمنی ممکن است منجر به آسیب بافتی و در نهایت از دست دادن ایمپلنت در شرایط استریل شود.
آزمایشات آلرژی به تیتانیوم
بهترین راه برای تعیین اینکه آیا به تیتانیوم آلرژی دارید این است که با آزمایش MELISA آزمایش شوید که در آن گلبول های سفید خون را جدا کرده و در معرض تیتانیوم قرار می دهند. هنگامی که سلول های شما در معرض تیتانیوم قرار گرفتند، تکنسین آزمایشگاه پاسخ ایمنی بدن شما را اندازه گیری می کند. تست پوستی (پچ پوستی) نیز در دسترس است، اما دقیق نیست، به همین دلیل است که آزمایش MELISA معمولاً انجام می شود.
قرار گرفتن در معرض فلزات ناشی از ایمپلنت های دندانی اندوسئوس endosseous ، پرکننده های آمالگام یا پروتزهای مفصلی می تواند منجر به مشکلات جدی سلامتی شود. سوء ظن منطقی به حساسیت بیش از حد به فلز می تواند امکان آزمایش در بیماران حساس را با استفاده از روش سنجش تحریک ایمنی لنفوسیت حافظه، که به عنوان آزمایش MELISA شناخته می شود، فراهم کند. این یک آزمایش خون برای تشخیص حساسیت بیش از حد به فلز است. لنفوسیت های TH از نمونه های خون جدا شده و بر اساس میزان قرار گرفتن بیمار در معرض فلزات انتخاب شده آزمایش می شوند. از شاخص تحریک برای اندازه گیری واکنش پذیری بیمار به فلزات مختلف استفاده می شود. MELISA بویژه در بیمارانی که علائم آلرژی به فلز (خستگی مزمن، درد مزمن مفاصل، درماتیت تماسی و واکنش های لیکنوئید دهانی) دارند اما آزمایش های پچ منفی داشته اند، مفید است.
تا زمانی که ایمپلنت در محل خود قرار نگرفته باشد، ممکن است مشکلات مزمن رخ ندهند. یافتن ردپایی از فلزات دیگر (آلومینیوم یا نیکل) در تیتانیوم خالص تجاری بسیار شایع است، زیرا این مواد به فرآیندپذیری بهتر و جلوگیری از خوردگی کمک می کنند. پر کردگی دندان، بریج و ایمپلنت می توانند مانند کرم های ضد آفتاب، حساسیت زا باشند، زیرا حاوی فلزات (نیکل، آلومینیوم و تیتانیوم) هستند. تعیین دقیق فلزاتی که بیمار در حال حاضر در معرض آنها قرار دارد، مهم است. بر اساس درمان های دندانپزشکی و پزشکی و همچنین سابقه محیطی، باید فهرستی از تمام آلرژن های بالقوه تهیه شود. برای تعیین فلز مشکل ساز، حذف سایر عوامل مضر (مانند پر کردن آمالگام و بریج های فلزی) می تواند بسیار مفید باشد تا تعداد احتمالی واکنش های خاص فلز کاهش یابد. ارزیابی آلرژی به تیتانیوم در بیمارانی که ایمپلنت تیتانیومی دارند و سابقه آلرژی به سایر فلزات دارند، پیشنهاد می شود.
نشان داده شده است که افرادی که سابقه آلرژی به فلزات دارند، خطر بیشتری برای ایجاد واکنش حساسیت به ایمپلنت فلزی دارند. برای افراد حساس، هیچ حد ایمن یا سطح قابل قبولی از یک ماده فلزی خاص وجود ندارد. اگرچه آلرژی به تیتانیوم میزان شیوع پایینی دارد، اما برای بیمارانی که سابقه آلرژی دارند، توصیه می شود قبل از قرار دادن ایمپلنت های دائمی، ارزیابی آلرژی به فلز و آزمایش آلرژی انجام شود تا از شکست ایمپلنت به دلیل واکنش آلرژیک به تیتانیوم جلوگیری شود. آزمایش MELISA قادر به تعیین فلزاتی است که در بیمار حساس تحمل می شوند و فلزاتی که باعث پاسخ ایمنی نامطلوب می شوند.
علائم شایع آلرژی به ایمپلنت تیتانیومی
علائم شایع آلرژی به ایمپلنت تیتانیومی
علائم عدم تحمل تیتانیوم ممکن است بلافاصله پس از کاشت ایمپلنت ظاهر شوند یا ممکن است به تدریج با گذشت زمان ایجاد شوند. اگر برای آلرژی به تیتانیوم آزمایش نشده اید، هر یک از علائم زیر ممکن است نشانه ای از حساسیت شما به فلز باشد:
التهاب مداوم لثه یا التهاب در اطراف محل ایمپلنت
قرمزی مزمن، تورم، زخم یا ناراحتی در بافت های نرم اطراف ایمپلنت ممکن است نشان دهنده واکنش سیستم ایمنی بدن شما به تیتانیوم باشد. این علائم اغلب با بهبودی استاندارد پس از جراحی برطرف نمی شوند.
سوزش یا گزگز در دهان
طعم فلزی، گزگز موضعی یا احساس سوزش اغلب علائم اولیه حساسیت یا سوزش فلز ناشی از ذرات تیتانیوم هستند.
واکنش های پوستی
بیماری های پوستی بدون دلیل مانند خارش، جوش، اگزما یا بثورات صورت، خشکی بافت لثه، و برآمدگی ها و کهیرهای داخل دهان می توانند پاسخ های سیستمیک به قرار گرفتن در معرض تیتانیوم، بویژه در اطراف فک یا گردن باشند.
خستگی مزمن یا مه مغزی
فعال شدن سیستم ایمنی با درجه پایین از تیتانیوم می تواند به صورت خستگی، مه مغزی یا احساس کلی “خاموشی” بروز کند، حتی اگر به نظر نمی رسد مشکل دهانی مستقیمی وجود داشته باشد.
مشکلات سینوسی یا سر دردهای مکرر
بخصوص در ایمپلنت های فک بالا، گرفتگی سینوس یا سر درد ممکن است با پاسخ های التهابی در بافت های مجاور حساس به قرار گرفتن در معرض فلز مرتبط باشد.
شل شدن یا شکست ایمپلنت
اگر ایمپلنت به درستی ادغام نشود یا بدون علت مکانیکی ناپایدار شود، می تواند نتیجه یک واکنش ایمنی باشد که در بهبود استخوان اختلال ایجاد می کند.
درد یا ناراحتی، مشکل در غذا خوردن، لق شدن یا لق بودن ایمپلنت، و خستگی مداوم از دیگر علائم حساسیت به ایمپلنت های تیتانیومی هستند.
در موارد نادر، پری ایمپلنتایتیس (نوعی عفونت) یا رد ایمپلنت ممکن است رخ دهد، بخصوص در افراد سیگاری یا با مراقبت های نامناسب پس از آن. برای کمک به بهبود سریع ایمپلنت های خود، حتماً دستورالعمل های دندانپزشک خود را برای مراقبت های فوری پس از عمل در چند روز اول دنبال کنید. بهداشت دهان و دندان خوب نیز به شما کمک می کند سریع تر بهبود یابید.
چه کسی بیشتر در معرض خطر است؟
تیتانیوم کاملاً بی اثر نیست. با گذشت زمان، می تواند دچار خوردگی یا اکسید شدن شود و یون های فلزی را به استخوان و بافت اطراف آزاد کند. در افراد حساس، این ذرات می توانند پاسخ های التهابی یا آلرژیک را تحریک کنند. این خطر در بیماران مبتلا به موارد زیر به طور قابل توجهی بیشتر است:
- بیماری های خود ایمنی
- حساسیت های شیمیایی متعدد (MCS)
- سابقه شناخته شده آلرژی به فلز
مطالعات جدید همچنین نشان داده اند که تخریب تیتانیوم در محل جراحی می تواند منجر به تجمع ذرات تیتانیوم در بافت های اطراف شود. این فرآیند که به عنوان سایش یا خوردگی تیتانیوم شناخته می شود، به یک نگرانی رو به رشد در جامعه دندانپزشکی بیولوژیکی تبدیل شده است. چنین تخریب میکروسکوپی می تواند باعث التهاب مزمن، اختلال در تنظیم سیستم ایمنی و حتی منجر به سمیت سیستمیک و نارسایی ایمپلنت شود.
مدیریت واکنش های حساسیت به فلز
میزان حساسیت به تیتانیوم در حال افزایش است و استفاده از آن در دندانپزشکی نیز روز به روز در حال افزایش است. معیار استاندارد برای مدیریت حساسیت به نوع IV، اجتناب از آلرژن مقصر است. بنابراین، اکنون تحقیقات بر طراحی جایگزین های جایگزین برای تیتانیوم متمرکز شده اند. ممکن است زیرکونیوم در نظر گرفته شود.
اگر ایمپلنت های شما به دلیل حساسیت بیش از حد به تیتانیوم باعث ناراحتی شما می شوند، دندانپزشک شما می تواند ایمپلنت را برداشته و راه حل متفاوتی را برای شما توصیه کند. با این حال، توجه به این نکته مهم است که اکثر بیماران پس از جراحی ایمپلنت دندان، ناراحتی خفیفی را تجربه می کنند. این علائم معمولاً نسبتاً سریع فروکش می کنند. درک جدول زمانی بهبودی ایمپلنت دندان می تواند به تعیین انتظارات برای زمانی که می توانید به طور عادی غذا بخورید، بنوشید و صحبت کنید، کمک کند.
محققان بیماری مبتلا به آملوژنز ایمپرفکتا را گزارش کردند که نیاز به ایمپلنت دندانی کامل دهان داشت. حساسیت به تیتانیوم بر اساس سطح بالای MELISA تشخیص داده شد. ایمپلنت ها و ترمیم های اکسید زیرکونیوم بدون هیچ عارضه ای در یک پیگیری 3 ساله مورد استفاده قرار گرفتند. یکی دیگر از مواد جدید، پلی اتراترکتون است که یک ترموپلاستیک خطی پلی آروماتیک تا حدی بلوری با خواص مکانیکی عالی است. مطالعات نشان می دهند که پلی اتراترکتون درجه قابل کاشت، ظرفیت تشکیل استخوان قابل مقایسه با تیتانیوم خام دارد.
مدیریت پزشکی موفق با سولفات آتروپین خوراکی در بیماری با ضربان ساز تیتانیومی و همچنین با کورتیکواستروئیدهای خوراکی در بیماری با بیوپروتز تیتانیومی برای شکستگی ستون فقرات گزارش شده است. اگر بیماری که ایمپلنت تیتانیومی دارد، علائم بالینی شدیدی را نشان دهد که به شدت نشان دهنده حساسیت به تیتانیوم هستند، می توان برداشتن ایمپلنت را در نظر گرفت. با این حال، بسیاری از ایمپلنت های دندانی (و سایر ایمپلنت های تیتانیومی) برای عملکرد در طول عمر باقی مانده بیمار در نظر گرفته شده اند و برداشتن ابزار ممکن است منجر به عوارض قابل توجه، از دست دادن عملکرد ضروری یا حتی مرگ و میر شود. در این سناریوهای بالینی، خطرات و مزایا باید با دقت سنجیده شوند.
آیا در صورت داشتن حساسیت به فلز می توان ایمپلنت دندانی دریافت کرد؟

آیا در صورت داشتن حساسیت به فلز می توان ایمپلنت دندانی دریافت کرد؟
اگر به فلز آلرژی دارید و نگران این هستید که گزینه مناسبی برای ایمپلنت های دندانی نیستید، باید بدانید که گزینه های درمانی جایگزینی وجود دارند. همچنین مهم است بدانید که هر حساسیت به فلزی، برای همه فلزات صدق نمی کند. در حالی که آلرژی به تیتانیوم ممکن است رخ دهد، این آلرژی فقط در حدود ۶/۶ درصد از جمعیت ظاهر می شود، در حالی که تقریباً ۱۳ درصد از جمعیت به کروم، کبالت یا نیکل حساسیت دارند. اگر تست آلرژی شما به تیتانیوم مثبت شده است، یا اگر نگران این هستید که فلز وارد بدنتان شود، ممکن است گزینه مناسبی برای ایمپلنت های دندانی زیرکونیا باشید. ما با استفاده از ایمپلنت های زیرکونیا، یک ماده سرامیکی شبیه دندان که از نظر بیولوژیکی سازگار و کاملاً عاری از فلز است، راه حل های دندانپزشکی بدون فلز ارائه می دهیم. ایمپلنت های زیرکونیا (یا پرسلن) از ساختار اکسید شده فلز ساخته شده اند، به این معنی که باعث ایجاد هیچ گونه واکنش آلرژیک بین بیماران مبتلا به حساسیت به فلز نمی شود. علاوه بر اینکه خطر واکنش آلرژیک بسیار اندک است، سایر مزایای ایمپلنت های دندانی زیرکونیا عبارتند از:
- خنثی و غیر رسانا
- ضد حساسیت
- فرسوده نخواهد شد و در برابر خوردگی مقاوم است.
- راهکاری محکم و با دوام با مقاومت زیاد در برابر شکستگی
- در مقایسه با ایمپلنت های دندانی تیتانیومی احتمال تجمع پلاک روی آنها کمتر است.
- از نظر عملکرد با بدن انسان سازگار است
- از نظر زیبایی طبیعی و سفید.
- بهبود زیبایی ظاهری، بویژه در بیمارانی که لثه های نازک تری دارند یا برای بیمارانی که دندان جلو را تعویض می کنند.
برای بیمارانی که نگران حساسیت های مرتبط با ایمپلنت هستند، ما آزمایش های زیست سازگاری و پروتکل های پشتیبانی سم زدایی سفارشی را نیز ارائه می دهیم تا مسیری ایمن تر و آگاهانه تر برای بهبودی را هدایت کنیم.
در حالی که همه اینها مزایای جذابی هستند، برخی از معایب برای ایمپلنت های دندانی زیرکونیا وجود دارند که عبارتند از:
- مستعد ایجاد ترک های ریز و خراب شدن به مرور زمان است.
- برخلاف ایمپلنت های تیتانیومی که از چندین بخش تشکیل شده اند، ایمپلنت های زیرکونیا یک تکه هستند. این امر پیچیدگی فرایند را افزایش می دهد و ممکن است برای اباتمنت زاویه دار گزینه مناسبی نباشند.
- ایمپلنت های زیرکونیا در بازار بسیار جدیدتر از ایمپلنت های تیتانیومی هستند، بنابراین تقریباً سطح یکسانی از داده های طی زمان، برای حمایت از کارایی آنها وجود ندارد.
- بیمارانی که دندان قروچه دارند یا افرادی که پس از کاشت ایمپلنت نیاز دارند به آنها عادت کنند، ممکن است بخواهند از کاشت ایمپلنت های زیرکونیا خودداری کنند، زیرا ممکن است باعث ضعیف شدن مقاومت در برابر شکستگی آنها شود.
گزینه های درمان جایگزین
در صورتی که احتمال حساسیت به تیتانیوم و زیرکونیا وجود داشته باشد، ممکن است گزینه خوبی برای گزینه های درمانی جایگزین مانند موارد زیر باشید:
بریج دندان
بریج دندان می تواند گزینه خوبی برای بیمارانی باشد که یک یا چند دندان از دست داده اند. بریج دندانی به دندان های طبیعی اطراف متصل می شود تا روکش جایگزین را پشتیبانی کند. بزرگترین ایراد بریج های دندانی این است که به اندازه ایمپلنت های دندانی محکم نیستند و به نگهداری خاصی نیاز دارند.
پروتز پارسیل موقت
یکی از مقرون به صرفه ترین گزینه های درمانی برای دندان های از دست رفته، پروتزهای پارسیل موقت هستند که به روشی شبیه نگهدارنده (ریتینر) عمل می کنند، به این صورت که قابل جابجایی هستند و حاوی یک یا چند دندان جایگزین هستند. در حالی که پروتز پارسیل موقت می تواند ظاهر لبخند شما را بازگرداند و بیرون آوردن آن برای پاکسازی به راحتی انجام می شود، اما با دوام نیستند و باید به دفعات تعویض شوند.
پروتزهای Snap-in یا چفت شونده
پروتزهای مصنوعی Snap-in ترکیبی از ایمپلنت و پروتز هستند. پروتزهای Snap-in با چند گیره طراحی شده اند که می توانند به ایمپلنت هایی که در استخوان فک قرار می گیرند متصل شوند. گرچه پروتزهای Snap-in از پروتزهای پارسیل موقت گران تر هستند، گرچه به گرانی ایمپلنت های دندان دائمی نیستند.
نگران هستید که ممکن است به تیتانیوم حساسیت داشته باشید؟
اگر هر یک از علائم ذکر شده در بالا را تجربه می کنید یا سابقه حساسیت به فلز دارید، توصیه می کنیم با تیم دندانپزشکی بیولوژیکی ما مشورت کنید. تخصص ما در دندانپزشکی جامع، کاربردی و بیولوژیکی ایمن این امکان را برای ما فراهم می کند که برنامه های مراقبتی فردی ایجاد کنیم که سلامت دهان و دندان و سیستمیک شما را در اولویت قرار دهد. سلامت شما هرگز نباید توسط مواد موجود در دهان شما به خطر بیفتد. اجازه دهید با مشاوره ای که بر اساس نیازهای منحصر به فرد بدن شما طراحی شده است، به شما در یافتن وضوح و راه حل ایمن تر کمک کنیم.
امروز یک قرار ملاقات بگذارید!
اگر به کاشت ایمپلنت دندان فکر می کنید اما نگران این هستید که ممکن است به فلز حساسیت داشته باشید یا می خواهید درباره گزینه های دیگر ایمپلنت مانند بریج یا ایمپلنت زیرکونیا اطلاعات بیشتری کسب کنید، همین امروز با دندانپزشک خود قرار ملاقات بگذارید. آنها یک ارزیابی کامل انجام می دهند، آزمایش های تشخیصی را انجام می دهند و اهداف درمانی شما را مورد بحث قرار می دهند، که به آنها اجازه می دهد توصیه های تخصصی خود، در مورد اینکه کدام گزینه درمانی برای شما مناسب تر است، را ارائه دهند. این قرار ملاقات همچنین فرصت خوبی برای پرسیدن هر گونه پرسش دیگر در مورد این فرایند خواهد بود، مانند هزینه های مربوطه، اینکه آیا مطب آنها گزینه هایی برای پرداخت هزینه دارد یا خیر، و اینکه چه نوع آرامبخش دندانپزشکی در دسترس است تا اطمینان حاصل شود در حالی که این فرایند در حال انجام است، شما تا حد امکان راحت هستید.
نتیجه گیری
مزایای پروتزهای اندوسئوس بسیاری از دندانپزشکان را به خود جلب کرده است و در نتیجه استفاده از درمان ایمپلنت افزایش یافته است. افزایش امید به زندگی جمعیت، طراحی بیومتریال های ایمپلنت را که حداقل اثرات مضر را بر بافت های میزبان نشان می دهند، می طلبد. اگرچه مواد سنتی مانند تیتانیوم یا آلیاژهای آن به طور گسترده مورد استفاده قرار گرفته اند و باعث تقویت استخوان سازی می شوند، اما نگرانی هایی مانند آزاد سازی یون فلزی، پاسخ های آلرژیک و تشکیل بیو فیلم وجود دارند. درمان قطعی برای واکنش حساسیت به تیتانیوم تأیید شده، برداشتن ابزار است. با این حال، در برخی موارد، مدیریت پزشکی امکان پذیر است. درک بهتر عوامل خطر مرتبط با ایمپلنت های جراحی فلزی در بیمارانی که تحت درمان ایمپلنت دندان و همچنین جراحی تعویض مفصل قرار می گیرند، ضروری است.




دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.